인공신장은 실용화돼 우리나라에서만 연간 1천회 이상의 수술이 행해지고 있지만 인공심장이나 복잡한 생리기능들을 수행하는 장기는 아직 초보적인 연구 단계다.
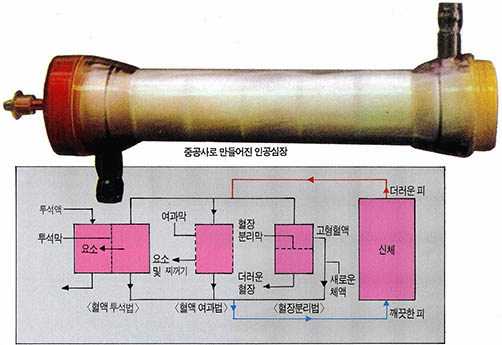
고분자막을 이용한 인공장기의 효시는 인공신장이다. 신장병환자는 혈액 속의 요소(尿素)가 제거되지 않아, 이를 치료하기 위하여 여러 가지 형태의 인공신장을 사용한다. 혈액투석기는 가장 보편화된 방법으로서 혈액중의 요소가 투석막을 통하여 투석액으로 빠져나오는 방법이고, 혈액 여과기는 여과막을 통하여 요소뿐만 아니라 입자가 더 큰 찌꺼기도 걸러내는 방법이다. 혈장분리기는 아예 더러운 혈장(혈액의 액체부분)을 걸러내고 고형성분(적혈구 백혈구 단백질)만 체내로 다시 넣어주는 방법 이다.
■ 인공장기의 효시, 인공신장
이러한 인공신장용 고분자막은 필름형태의 평막보다 속이 빈 섬유형태의 중공사막이 훨씬 효과적이다. 중공사막 벽에는 1㎛ 보다 작은 구멍(pore)이 많이 있어 요소와 찌꺼기들만이 통과되어 빠져나올 수 있다. 구멍의 크기는 혈액투석 혈액여과 혈장분리막의 순서로 증가한다. 이러한 중공사의 굵기는 2백-3백㎛로서 수천가닥이 들어있다.
인공신장을 필요로 하는 신장병환자는 우리나라에도 2만명이 넘으며 1주일에 2-3번 치료를 계속적으로 받아야 한다. 현재 가장 대표적인 인공신장 고분자는 구리암모니아셀루로스이며 폴리설폰(고강도 플라스틱의 일종)도 많이 쓰이고 있다.
고분자막을 이용한 다른 중요한 인공장기는 인공심폐기이다. 인공심폐기는 심장수술동안 혈액을 체외로 순환시키며 산소를 공급하여 다시 체내로 순환시킨다. 여러 재질이 사용되지만 역시 다공성 폴리프로필렌막이 대표적이다(폴리프로필렌은 담배포장용 필름으로 쓰이는 플라스틱). 우리나라에도 연간 1천여회의 신장수술이 진행되고 있고, 인공신장 및 인공심폐기가 국산화되고 있다.
■ 인공심장, 완전 내장형 목표
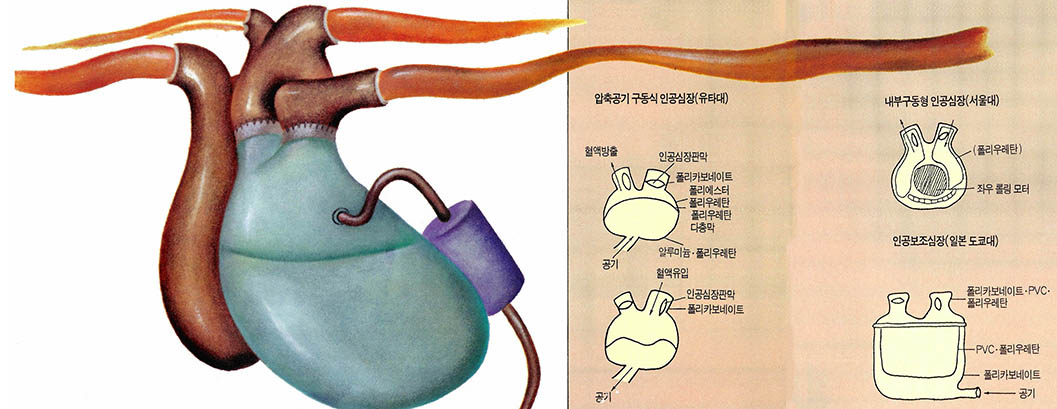
인공심장은 인공신장과 달리 아직 실용화가 크게 진전되지 못하고 있다. 지난 82년 최초로 임상시험에 성공하여 큰 반향을 일으킨 미국 유타대학의 인공심장(자빅7)은 외부에서 압축공기로 구동시키는 외부공기 구동형. 알루미늄· 폴리루레탄 코팅 심실과 폴리에스터직포·폴리우레탄 심방으로 구성돼 있다. 일본 도쿄대학에서는 폴리염화비닐(PVC)·폴리우레탄으로 만들어진 인공보조심장이 개발된 바 있다.
폴리우레탄은 롤러스케이트 바퀴를 만드는 플라스틱의 일종으로 질기면서 응혈현상이 적어서 인공심장에 적합한 소재. 심장부근은 혈액에 빠르게 흘러서 혈액응고현상이 비교적 적게 일어나는 곳이기 때문에 인공심장 개발이 보다 용이하다. 외부공기 구동형과 인공 보조심장은 심장이식환자가 생체 심장 공급을 기다리는 동안 환자를 구명하는데 요긴하게 사용되고 있다.
이와 반면에 영구삽입을 목적으로 하는 전기구동형 인공심장도 개발되고 있다. 작년 10월 서울대에서 사람과 유사한 양에 이식하는데 성공한 인공심장이 대표적인 예. 그러나 이를 사람에 적용하려면 용량을 5백cc 6백g 정도로 더욱 소형화하고 재질의 개량과 내구성을 강화시켜야 한다. 현재 서울대를 중심으로 한 국내 연구진은 사람에 적용할 수 있는 마이크로칩을 부착한 완전내장형 인공심장을 개발 중에 있다. 현재 미국은 텍사스대 펜실베이니어대 클리블랜드 등 3개 연구소를 지정, 1년에 1백억원의 예산을 지원해 사람에 적용 할 수 있는 완전 내장형 인공심장을 개발하고 있다.
심장 입구에 붙어 피의 흐름을 조절하는 심장판막은 선천적으로, 또는 병에 의해 기능이 떨어지는 경우가 많아 교체해주어야 한다. 선천적 이상 심장구조는 출생시 0.8% 이다. 심장판막질환까지 합쳐 매년 10만건 이상의 판막교체 시술이 시행되고 있다.
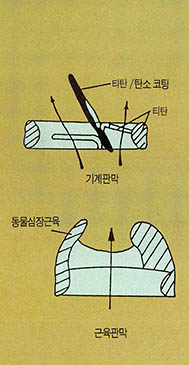
■ 심장판막
심장판막은 근육판막과 기계판막으로 나뉜다. 근육판막은 소 돼지의 심장판막 또는 심장 근육을 화학적으로 처리한 것으로 생체조성과 기능이 유사한 장점이 있는 반면에 체내에서의 내구성이 약하다. 기계판막은 티탄 본체와 티탄·탄소로 코팅된 디스크가 판막기능을 한다. 이는 체내 내구성이 우수하나 응혈이 심하므로 평생 약을 먹어야한다. 현재의 판막 보다 우수한 재료, 즉 응혈이 없고 내구성이 대폭 증가된 새로운 소재 개발이 절실한 형편 이다.
■ 인공간과 인공췌장
간, 췌장의 복잡한 생리적 기능을 인공적으로 모방하기는 거의 불가능하다. 따라서 생체의 세포를 인공재료 내부 또는 표면에 양육시킨 형태의 생체혼합형 인공장기 개발에 노력하고 있다. 예를 들면 중공사(속이 빈 섬유)내부에 세포를 부착 양육시키는 것이다.
최근 영국에서는 돼지 간세포를 양육한 인공간으로서 급성 간장병 환자를 구명하는 데 성공했다. 미국에서는 췌장세포를 고분자구슬내에 양육시켜서 신체내로 투입해 생성된 인슐린으로 당뇨병을 치료하는 데 성공하였다. 이때에 고분자구슬막은 췌장세포가 다른 섬유세포나 면역소, 효소와 접촉하는 것을 막는 보호막 역할을 하면서도 영양분과 인슐린은 통과시킨다.
이러한 생체혼합형 인공장기 개발을 위해서는 세포의 양육, 세포와 재료의 상호작용에 대한 많은 연구가 필요하다. 이러한 연구를 세포공학(cell engineering)이라하며, 앞으로 피부 각막 간 췌장 개발에 더욱 활발하게 응용될 전망이다.
■ 인공혈관
현재 인공혈관은 내경 4㎜ 이상에만 이용이 가능하다. 재료는 폴리에스터섬유(의류용폴리에스터와 동일한 재료임)를 특수한 형태로 직조한 것과 불소수지(테플론)를 늘려서 가공한 것이 쓰인다. 이러한 인공혈관은 피가 응혈되지 않는 것이 아니라 최초에 형성된 응혈층이 혈관내벽으로서 작용하여 응혈이 더 이상 진행되지 않는 것이다. 따라서 구경이 4㎜보다 작으면 내부가 막혀버려 적용할 수 없다.
고분자의 표면구조를 변화시켜 응혈을 감소하려는 연구가 세계적으로 활발히 진행되고 있으나, 응혈의 과정이 완전히 규명되지 않고 있어 완벽한 성과를 내지는 못하고 있다. 따라서 관 내부에 혈관내피세포를 부착 양육시켜 소구경혈관으로 응용하는 연구가 매우 활발하다.